病情骤变:950克小生命命悬一线
这名早产宝宝因胎龄不足,出生后便转入新生儿重症监护室(NICU)接受精细化监护与治疗,医护人员日夜守护,全力为其脆弱的生命保驾护航。然而,平静在出生后第3天被打破,医护人员发现患儿腹部异常膨隆,张力极高,情况危急。
时间就是生命!医护人员立即启动紧急处置流程,床旁X光检查结果显示腹腔内存在大量游离气体,提示消化道穿孔可能。新生儿科第一时间联系小儿外科紧急会诊,小儿外科执行主任聂梅兰带领团队火速赶赴NICU,结合患儿临床表现、影像学检查结果,精准研判为胃破裂。
“患儿体重不足1千克,各脏器发育极不成熟,手术耐受性极差,麻醉、手术及术后管理均面临极限挑战。但胃破裂后,消化液与气体已侵入腹腔,若不立即手术,将迅速引发严重腹膜炎、感染性休克,危及生命。”聂梅兰当机立断,必须即刻开展手术,为患儿抢夺生机。
多科协作:2小时极限修补生命“破口”
一场与死神的较量正式拉开帷幕。医院迅速启动绿色通道,小儿外科、新生儿科、麻醉科、手术室专家团队第一时间集结,召开紧急术前评估会,围术前准备、麻醉方案、手术时机、术中监护、术后管理等关键环节,逐一细化部署,确保每一步操作都精准无误。

新生儿科执行主任陈茂琼带领团队有条不紊地开展术前准备,从生命体征监测到转运防护,每一个动作都轻柔细致,生怕惊扰了这颗脆弱的小生命,安全将患儿转运至手术室。麻醉科执行主任莫怀忠团队凭借丰富的新生儿麻醉经验,精准调控麻醉剂量,为手术搭建安全“麻醉屏障”,全程严密监测患儿生命体征,守护生命安全。
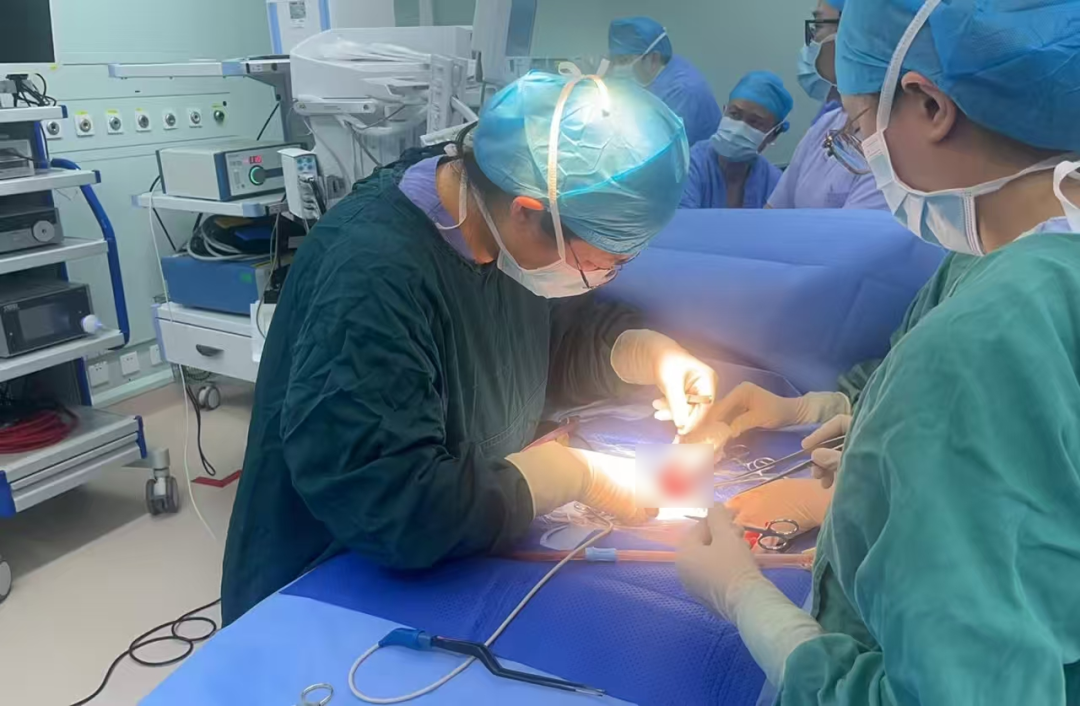
手术台上,聂梅兰带领团队凝神聚气、精准操作。由于患儿体型极小,腹腔空间狭窄,手术视野受限,每一次操作都需极致精细。团队小心翼翼打开腹腔,探查发现胃大弯上方有一处约4厘米的破裂口,随即有条不紊地逐层精细修补胃壁破口,同时用温盐水仔细冲洗腹腔,最大限度降低感染风险。手术室护士长张岚带领护理团队默契配合,精准传递器械,为手术顺利推进提供坚实保障。经过多学科团队的奋战,手术圆满成功,患儿生命体征趋于平稳,被安全送回NICU接受后续高级生命支持。
仁心仁术:托举危重新生儿的生命希望
此次极低出生体重早产儿胃破裂的成功救治,不仅是对单一科室技术水平的考验,更充分彰显了中山一院贵州医院(贵医附院贵安院区)在危重新生儿,尤其是超低出生体重儿救治领域的强大综合实力,以及成熟高效的多学科协作(MDT)模式。从快速精准诊断、果断决策,到极限难度手术实施、精细化围手术期管理,每一个环节都凝聚着医护人员的专业与坚守,践行着“以患儿为中心”的服务理念。
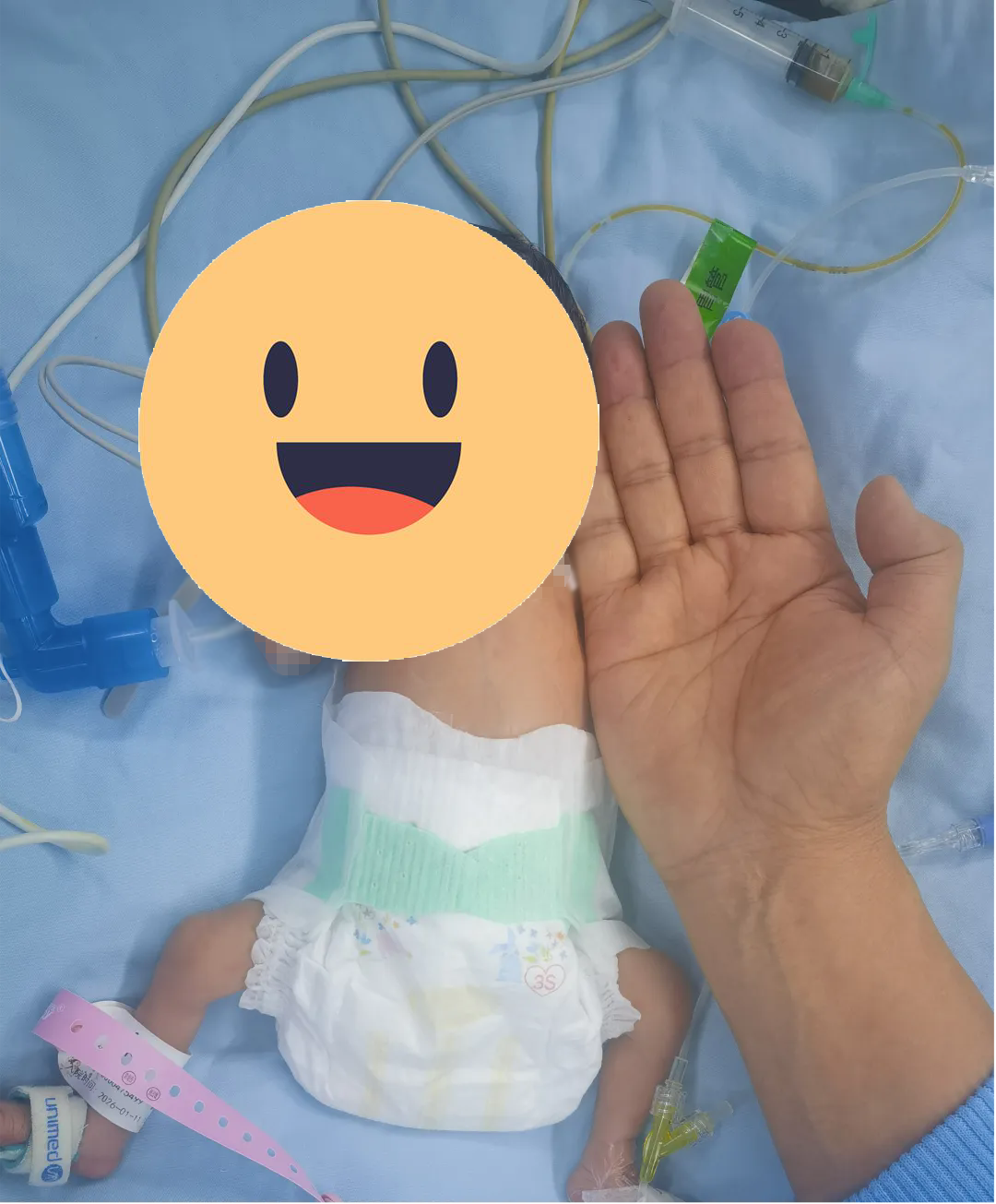
这场生死救援,标志着医院对新生儿外科急危重症的救治能力迈上新台阶,为区域内更多危重新生儿带来了生的希望。
扫一扫在手机打开当前页面


 贵公网安备 52010302003127号
贵公网安备 52010302003127号